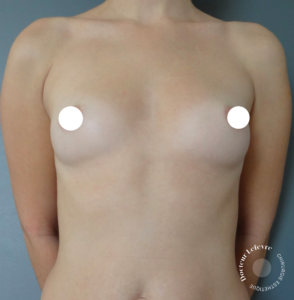
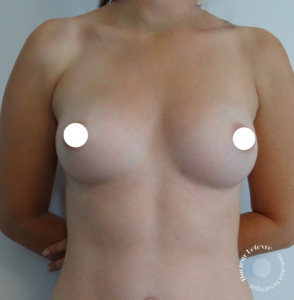
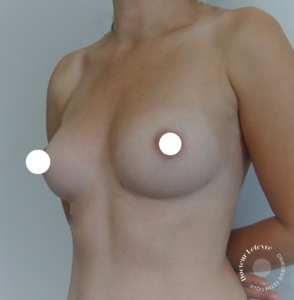
Augmentation mammaire par lipomodelage
En quoi consiste le lipomodelage ?
Le lipomodelageest une technique chirurgicale qui consiste à prélever de la graisse à un endroit du corps pour la réinjecter à un autre endroit.
On parle de lipomodelage, lipofilling, lipostructure, liposculpture, technique de Coleman, transfert autologue de graisse, greffe de tissu adipeux, autogreffe de tissu adipeux, greffe d’adipocytes…
Les premiers cas décrits remontent au début du siècle dernier mais la technique a réellement été mise au point en 1983 par un Français, le Docteur Fournier puis améliorée par un américain en 1995 (Docteur Coleman d’où le nom de technique de Coleman parfois employé).
Nous avons actuellement plus de 25 ans de recul sur cette technique, qui est devenue fiable, reproductible et sûre. Elle constitue une alternative interessante à l’augmentation mammaire par prothèses à condition d’avoir bien compris toutes les différences entre les 2 techniques.
Quelles zones peuvent être lipoaspirées dans le cadre d’un lipomodelage ?
On peut prélever la graisse au niveau des fesses, culotte de cheval, hanches, flancs, poignées d’amour, ventre, abdomen, genoux, cuisses, bras : quasiment partout où elle est présente. L’intérêt est d’associer à l’augmentation mammaire un travail sur la silhouette qui est redessinée. Dans tous les cas la cicatrice de lipoaspiration sera dissimulée au niveau d’un pli ou d’une zone d’ombre et donc presque invisible.
De quelle façon la graisse est-elle purifiée avant d’être réinjectée ?
La graisse est purifiée à l’aide d’une centrifugation douce qui permet de ne garder que les cellules graisseuses (adipocytes) et de retirer les débris cellulaires inutiles, l’huile et le sang. Une alternative à la centrifugation est le système de filtration. La graisse n’est pas centrifugée mais filtrée.
De quel volume peut-on augmenter la poitrine avec un lipomodelage et combien de séances sont nécessaires ?
En règle générale le rapport entre la graisse aspirée et la graisse utilisable pour le lipomodelage est de 1 pour 3 (900 cc de graisse aspirée sont nécessaires pour injecter 300 cc de graisse purifiée). La résorption étant de 30% en moyenne, il restera au final environ 200 cc de graisse sur les 900 cc prélevés initialement.
Parfois 2 séances de lipomodelage (voire plus) seront nécessaires.
Le lipomodelage est-il définitif ?
La graisse qui est prise restera toute la vie, elle n’est pas résorbable. Le lipomodelage est donc une méthode définitive et naturelle. Seule une perte très importante de poids peut faire varier la quantité de graisse présente (le nombre de cellules graisseuses est toujours le même mais elles perdent en taille sous l’effet d’un amaigrissement important).
Comment se déroule l’intervention et quelles sont les suites ?
L’intervention a lieu sous anesthésie générale, dure entre 2 et 3 heures en fonction de la quantité de graisse à prélever et à réinjecter et l’hospitalisation est de 24h en moyenne. Les suites sont simples (douleurs type courbatures calmées par les antalgiques la première semaine, ecchymoses éventuelles pendant 2-3 semaines, lipopanty à porter 1 mois sur les zones lipoaspirées, arrêt de travail en moyenne 1 semaine).
Le résultat définitif est apprécié dans un délai de 3 à 6 mois après l’intervention.
Quels sont les avantages du lipomodelage mammaire par rapport à une augmentation mammaire par prothèse ?
- Absence de corps étranger implanté dans l’organisme. Technique 100% naturelle, la graisse provient de la patiente elle-même.
- Résultat définitif et stable dans le temps (sauf en cas de perte de poids importante, la graisse injectée dans les seins évolue comme toutes les graisses : elle diminue en cas de régime).
- Pas de phénomène de coque ou de rejet, pas de plis, de vague, d’aspect artificiel du sein.
- Cicatrices très petites et quasiment invisibles à long terme.
- Seins souples à la palpation.
- Association à une lipoaspiration dans le même temps.
Quels sont les inconvénients du lipomodelage mammaire par rapport à une augmentation mammaire par prothèse ?
- Seins souples à la palpation : avantage ou inconvénient selon de ce que l’on souhaite !
- Phénomène de fonte inéluctable en cas de perte importante de poids (la graisse fond lors de la perte de poids… mais revient en cas de reprise de poids).
- Intervention chirurgicale plus longue (2 à 3 heures au lieu d’une heure) mais convalescence identique.
- Augmentation de volume modérée par rapport aux implants : la taille moyenne d’un implant mammaire en France est de 350 cc (1 bonnet 3/4). L’augmentation de volume moyenne lors d’un lipomodelage est de 200 cc par sein (1 bonnet).
- Taille de la poitrine difficilement prévisible (dépend de la quantité de graisse aspirable sans faire de creux au niveau de la peau, de la qualité de la graisse, de la quantité qui va prendre, de la résorption post-opératoire.)
- Souvent 2 séances nécessaires pour avoir un volume équivalent à celui d’un implant mammaire.
- Prix du lipomodelage plus elévé qu’une augmentation mammaire par prothèse
- Surveillance par imageries régulières dans un centre de radiologie spécialisé
Le lipomodelage est-il un facteur de risque de cancer du sein ? Quelle est la surveillance radiologique de la glande mammaire après un lipomodelage ?
Une femme sur 8 sera victime d’un cancer du sein dans sa vie. Le cancer du sein le plus fréquent (carcinome canalaire infiltrant) se présente sur les mammographies sous la formes de microcalcifications.
La graisse injectée dans le sein prend également un aspect de microcalcifications (liées à la fibrose et à la cicatrisation, comme après toute chirurgie mammaire). Le risque de confondre les calcifications liées à un cancer du sein avec celles liées au lipomodelage a longtemps amené à penser que cette technique devait être évitée.
En pratique les calcifications liées au lipomodelage sont différentes de celles observées lors qu’un cancer du sein pour un radiologue expérimenté.
A ce jour, toutes les études scientifiques s’accordent pour affirmer qu’aucun élément n’est en faveur d’une augmentation du risque de cancer du sein après lipomodelage mammaire. En revanche, le lipomodelage n’empêchera pas la survenue d’un cancer du sein si celui-ci devait apparaitre.
Au terme de plus de 20 ans de recul sur la pratique, on peut retenir qu’en 2015 un lipomodelage mammaire fait dans les règles de l’art par un chirurgien plasticien spécialisé n’entraine pas de difficulté diagnostique du cancer du sein pour un radiologue expérimenté et spécialisé. De même aucun élément n’est en faveur d’une augmentation du taux de cancer du sein chez les patientes ayant bénéficié d’un lipomodelage mammaire. Un bilan d’imagerie pré-opératoire par un radiologue spécialisé (mammographie et échographie) est indispensable avant l’intervention puis tous les ans par principe de précaution étant donné la fréquence du cancer du sein chez la femme. Il était autrefois recommandé de ne pas réaliser de lipomodelage des seins en augmentation mammaire esthétique chez les femmes au-delà de 35 ans : ce n’est plus le cas d’après le rapport de la HAS (Haute Autorité de Santé) d’avril 2015. Cette limite d’âge n’existe plus.
Quelles sont les complications possibles de l’intervention ?
Une augmentation mammaire par lipomodelage, bien que réalisée à visée esthétique, n’en reste pas moins une intervention chirurgicale impliquant des risques.
Il convient de distinguer les complications liées à l’anesthésie de celles liées au geste chirurgical.
En ce qui concerne l’anesthésie, le médecin anesthésiste informera lui-même la patiente des risques anesthésiques. Il faut savoir que l’anesthésie, quelle qu’elle soit, induit dans l’organisme des réactions parfois imprévisibles. Toutefois, en ayant recours à un anesthésiste – réanimateur compétent, exerçant dans un contexte chirurgical, les risques encourus sont statistiquement très faibles.
Complications liées au geste chirurgical :
En choisissant un chirurgien plasticien qualifié et compétent, formé à ce type d’intervention, vous limitez au maximum ces risques, sans toutefois les supprimer complètement. Les vraies complications sont rares après un lipomodelage de qualité. Une grande rigueur dans la pose de l’indication et dans la technique chirurgicale est nécessaire pour assurer une prévention efficace des complications.
L’infection est prévenue par la prescription d’un traitement antibiotique per-opératoire. En cas de survenue (rare), elle sera traitée par antibiothérapie et par des soins locaux (drainage d’un abcès, changement du type de pansements). La résolution se fait alors en une dizaine de jours, habituellement sans conséquence importante sur le résultat final.
Un pneumothorax peut survenir exceptionnellement, et doit alors faire l’objet d’un traitement spécifique s’il est important (drainage). Une lésion des organes sous-jacents intra-thoraciques (cœur, vaisseaux) est en théorie possible, mais n’a jamais été constatée dans le cadre d’une pratique normale, réalisée par un chirurgien formé à cette technique.
La cytostéatonécrose (kystes huileux) peut se manifester cliniquement par l’apparition de petits nodules fermes et lisses, mobiles, peu douloureux dans le sein. Leur aspect clinique est en général caractéristique. Ces nodules diminuent progressivement de taille en quelques mois, et s’assouplissent lentement. Ils amènent parfois le chirurgien à faire réaliser une échographie par mesure de précaution afin d’éliminer tout diagnostic différentiel.
Les imperfections de résultats : dans quelques cas, des imperfections localisées peuvent être observées: hypocorrection localisée, asymétrie légère, irrégularités. Elles sont alors accessibles à un traitement complémentaire : lipomodelage sous simple anesthésie locale, à partir du 6ème mois post-opératoire.
Les microcalcifications : 1 femme sur 8 sera victime d’un cancer du sein dans sa vie. Le cancer du sein le plus fréquent (carcinome canalaire infiltrant) se présente sur les mammographies sous la formes de microcalcifications. Or la graisse injectée dans le sein prend également un aspect de microcalcifications à la mammographie (liées à la fibrose et à la cicatrisation, comme après toute chirurgie mammaire). Le risque de confondre les microcalcifications liées à un cancer du sein avec celles liées au lipomodelage a longtemps amené à penser que cette technique devait être évitée. En pratique les calcifications liées au lipomodelage sont différentes de celles observées lors qu’un cancer du sein pour un radiologue expérimenté. A ce jour, toutes les études scientifiques s’accordent pour affirmer qu’aucun élément n’est en faveur d’une augmentation du risque de cancer du sein après lipomodelage mammaire.
Fiche pratique
- Anesthésie : générale
- Hospitalisation : 1 nuit
- Durée de l’intervention : 2h-3h
- Douleurs : 5-6 jours
- Oedème (gonflement) : 2-3 semaines (zones lipoaspirées)
- Durée des pansements : 1 semaine
- Lipopanty : 1 mois
- Arrêt des activités sportive : 1 mois
- Arrêt de travail nécessaire : 1 semaine
- Résultat : 3 à 6 mois